Super User
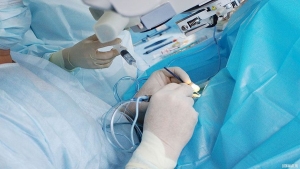
Катаракта - как обрести новое зрение?
В современном мире хорошее зрение для человека обретает особый смысл. Высокая острота зрения позволяет человеку в любом возрасте вести активный образ жизни: водить машину, пользоваться современными видами связи, путешествовать, познавать новое. И потеря этих возможностей у человека увеличивается с возрастом из-за развития катаракты - помутнения хрусталика глаза, которое вызывает различные степени расстройства зрения вплоть до полной его утраты.
Помутнение хрусталика наблюдается у пациентов в возрасте 60 лет - в 50%, а в возрасте более 80 лет почти у 100%. Катаракта является причиной почти половины всех случаев слепоты, по оценкам ВОЗ в мире около 18-19 миллионов ослепших из-за катаракты.
В связи с этим, ученые ведущих офтальмологических клиник мира совершенствуют методы удаления катаракты глаза. Одним из таких методов является - факоэмульсификация катаракты. По сравнению с ранее использовавшимся для той же цели метода экстракапсулярной экстракции катаракты, факоэмульсификация позволяет раздробить ядро хрусталика и провести его удаление через небольшой разрез (2,2 мм). Достоинствами метода является значительно меньшее число осложнений, отсутствие необходимости наложения швов и сокращение сроков реабилитации пациентов. Для проведения манипуляций требуются микрохирургический инструментарий, интраокулярные линзы (искусственный хрусталик) и прибор — факоэмульсификатор.
В 2015 году больницей был приобретен прибор данного типа, проведены курсы повышения квалификации врачей-офтальмологов. В 2017 году в ГБУЗ "Кузнецкая межрайонная больница" было проведено 174 успешных операций по удалению катаракты глаза методом факоэмульсификации. Этот вид операции проводится в рамках государственной программы ОМС - бесплатно. Направление на хирургическое лечение в офтальмологическое отделение, Вы можете получить у окулиста поликлиники по месту жительства.
Врач - офтальмолог
ГБУЗ "Кузнецкая межрайонная больница" Седов А.А.
Рейтинг врачей первичного звена за период с 05.02.18 г. по 11.02.18 г.
1 место – Иванова И.А. – участок №13 пол-ки №2 - 3 вызова скорой помощи, умерших нет.
2 место – Яковлева М.А., Зинченко Г.В. – участок №3 пол-ки №3 – 4 вызова скорой помощи, умерших нет.
3 место – Польщиков И.А., Карманова Е.Н. – участок №6 пол-ки №4 - 5 вызовов скорой помощи, умерших нет, Игушкина И.А. – участок №9 пол-ки №4 - 5 вызовов скорой помощи, умерших нет, Бичурина Э.Р. – участок №12 пол-ки №4 - 5 вызовов скорой помощи, умерших нет.
День открытых дверей в школе здоровья
12 февраля 2018 года в рамках гражданского форума "Инициатива" в Школе здоровья отделения профилактики поликлиники №1 прошел день открытых дверей, посвященный теме "Приверженность диспансеризации", на мероприятии присутствовало 128 человек.
Беседы с пациентами на тему «Приверженность диспансеризации»
С 12 по 20 февраля 2018 года при поддержке Губернатора в Пензенской области проходит гражданский форум «Инициатива». В рамках Форума в ГБУЗ «Кузнецкая межрайонная больница» запланировано проведение мероприятий на тему «Здоровьесбережение: опыт и инновации».
12 февраля 2018 года проведены беседы с пациентами в кардиологическом и 1-ом терапевтическом отделениях на тему «Приверженность диспансеризации».
Телефоны ФАП и районных амбулаторий
|
№ п\п |
Наименование |
Ф.И.О. заведующих |
Номер стационарного телефона |
Номер служебного сотового телефона |
Номер личного телефона |
Примечание |
|
1 |
Б. Труевский ФАП |
Усманова Сания Равиловна |
5-41-87 |
89379178202 |
89273772354 |
|
|
2 |
Радищевский ФАП |
Подвалова Татьяна Михайловна |
5-13-18 |
89379178203 |
89272861504 |
|
|
3 |
Явлейский ФАП |
Кленкова Галина Андреевна |
5-62-07 |
89379178205 |
89374385239 |
|
|
4 |
1 Тарлаковский ФАП |
Кубрина Татьяна Николаевна |
5-24-75 |
89677023427 |
89656376744 |
|
|
5 |
ФАП ж/д Сюзюм |
Вяльшина Динара Алиевна |
5-57-20 |
89379178209 |
89374117768 |
Не проживает в селе |
|
6 |
Сюзюмский ФАП |
Марьина Людмила Павловна |
5-57-20 |
89379178209 |
89273853926 |
|
|
7 |
Кряжимский ФАП |
Кошеленко Ольга Николаевна |
5-52-41 |
89379178207 |
89374013391 |
|
|
8 |
Елюзанский ФАП |
Не укомплектован |
|
|
|
|
|
9 |
Комаровский ФАП |
Ламзова Наталья Юрьевна |
5-14-23 |
89677023430 |
89656390914 |
С 29.01.2018 фельдшер находится в декретном отпуске) |
|
10 |
Благодатский ФАП |
Дебердеева Динара Мияссовна |
5-12-45 |
89379178218 |
89042657174 |
Не проживает в селе |
|
11 |
Алексеевский ФАП |
Агафонова Татьяна Евгеньевна |
5-66-20 |
89379178210 |
89374210027 |
|
|
12 |
Сухановский ФАП |
Юматова Валентина Викторовна |
5-15-10 |
89379178211 |
89374010467 |
|
|
13 |
Каменский ФАП |
Сорокина Галина Васильевна |
5-88-53 |
89379178219 |
89374452761 |
|
|
14 |
Чибирлейский ФАП |
Служаева Ольга Александровна |
5-78-46 |
89677023429 |
89093219206 |
|
|
15 |
Тихменевский ФАП |
Варичева Ольга Ивановна |
5-63-18 |
89379178206 |
89379115535 |
|
|
16 |
Тютнярский ФП |
Варламова Юлия Геннадьевна |
5-95-71 |
89677023425 |
89631002408 |
|
|
17 |
Н. Аблязовский ФП |
Макаев Руслан Ильич |
5-95-72 |
89677023432 |
89273805107 |
Не проживает в селе |
|
18 |
Верхозимский ФП |
Семенова Елена Вадимовна |
5-83-65 |
89379178221 |
89273744821 |
|
|
19 |
Шишовский ФП |
Цабаева Марина Валентиновна |
5-61-34 |
89379178225 |
89273912157 |
Не проживает в селе |
|
20 |
Казаковский ФП |
Кузнецова Елена Михайловна |
5-61-71 |
89379178230 |
89273627099 |
|
|
21 |
Двориковский ФП |
Емелина Надежда Ивановна |
5-17-90 |
89677023431 |
89093194557 |
Не проживает в селе |
|
22 |
Козляковский ФП |
Бурко Елена Николаевна |
5-69-54 |
89379178238 |
89273605219 |
|
|
23 |
Т. Пенделский ФАП |
Рафекова Кавсария Абдулкадировна |
5-58-22 |
89677023426 |
89273622351 |
|
|
24 |
Бестянская врачебная амбулатория |
Биктимирова Раися Аиповна- ф/о амбулатории |
5-21-71 |
89677023428 |
89023401735 |
|
|
25 |
Я. Полянская врачебная амбулатория |
Морозова Ирина Анатольевна -ф/о амбулатории |
5-10-41 |
89379178239 |
89273933898 |
|
|
26 |
Пионерская врачебная амбулатория |
Самошина Надежда Николаевна- ф/о амбулатории |
5-73-96 |
89379178240 |
89273641239 |
|
|
27 |
Верхозимская врачебная амбулатория |
Михайлова Инна Владимировна- ф/о амбулатории |
5-82-94 |
89379178242 |
89276497533 |
|
|
28 |
М. Труевская врачебная амбулатория |
Балькова Сурия Фуатовна- ф/о амбулатории |
5-41-47 |
89379178245 |
89374446599 |
|
|
29 |
Посельская врачебная амбулатория |
Баженова Светлана Александровна- ф/о амбулатории |
5-92-68 |
89379178247 |
89276499406 |
|
|
30 |
Махалинская врачебная амбулатория |
Кузнецова Лариса Александровна ф/о амбулатории |
5-52-65 |
89379178249 |
|
|
|
31 |
Евлашевская врачебная амбулатория |
Рафекова Гузель Саитовна- ф/о амбулатории |
5-36-36 |
89379178254 |
89273817691 |
|
|
32 |
Никольская врачебная амбулатория |
Куроедова Валентина Владимировна- старшая м/с амбулатории |
5-25-21 |
89677023433 |
89603195911 |
|
|
33 |
Анненковская врачебная амбулатория |
Черкасова Юлия Николаевна- ф/о амбулатории |
5-93-29 |
89379178257 |
89273832127 |
|
|
34 |
Ульяновская врачебная амбулатория |
Коннова Ирина Владимировна- ф/о амбулатории (на время декретного отпуска) |
5-22-22 |
89379178259 |
89374110267 |
Не проживает в селе |
|
35 |
Т. Канадейская врачебная амбулатория |
Кадрова Равиля Якубовна |
5-43-23 |
89379178260 |
89270918889 |
|
|
36 |
Отделение неотложной помощи |
Кулагина Мария Алексеевна |
8 (84157) 3-20-11 |
89374263885 |
89273925593 |
|
Диспансеризация 2018!
Приглашаем всех жителей Кузнецка и Кузнецкого района на Диспансеризацию взрослого населения. Пройти диспансеризацию вы можете в поликлиниках города Кузнецка и врачебных амбулаториях Кузнецкого района. Предлагаем также ознакомиться с видеороликом о диспансеризации, созданным страховой компанией ЗАО "МАКС-М".
Рейтинг врачей первичного звена за период с 29.01.18 г. по 04.02.18 г.
1 место – Игушкина И.А., Самсонова О.В. – участок №2 пол-ки №4 - 2 вызова скорой помощи, умерших нет, – Польщиков И.А., Карманова Е.Н. – участок №6 пол-ки №4 - 2 вызова скорой помощи, умерших нет, – Игушкина И.А.,– участок №9 пол-ки №4 - 2 вызова скорой помощи, умерших нет.
2 место – Панфилова Е.Н. – участок №5 пол-ки №2 – 3 вызова скорой помощи, умерших нет, Титков В.О. – участок №11 пол-ки №2 – 3 вызова скорой помощи, умерших нет, Игнатьева Е.Н., Мещанинов И.В. – участок №16 пол-ки №2 – 3 вызова скорой помощи, умерших нет, Яковлева М.А., Зинченко Г.В. – участок №3 пол-ки №3 – 3 вызова скорой помощи, умерших нет, Зинченко Г.В.– участок №7 пол-ки №3 – 3 вызова скорой помощи, умерших нет, Самсонова О.В. – участок №4 пол-ки №4 – 3 вызова скорой помощи, умерших нет, – Бондаренко С.Ю., Польщиков И.А. – участок №5 пол-ки №4 - 3 вызова скорой помощи, умерших нет, Горохова Е.А. - участок №10 пол-ки №4 - 3 вызова скорой помощи, умерших нет, – Дермелева В.А. – участок №17 пол-ки №4 - 3 вызова скорой помощи, умерших нет.
3 место – Игнатьева Е.Н. – участок №3 пол-ки №2 - 4 вызова скорой помощи, умерших нет, Воякина Т.В. – участок №6 пол-ки №2 - 4 вызова скорой помощи, умерших нет, Приступа Н.М. – участок №12 пол-ки №2 - 4 вызова скорой помощи, умерших нет, Панфилова Е.Н., Алютина М.Г. – участок №15 пол-ки №2 - 4 вызова скорой помощи, умерших нет, Друщенко В.В. – участок №6 пол-ки №3 - 4 вызова скорой помощи, умерших нет, Абросимов В.Н. – участок №14 пол-ки №4 - 4 вызова скорой помощи, умерших нет, Попова М.В. – участок №16 пол-ки №4 - 4 вызова скорой помощи, умерших нет.
Рейтинг врачей первичного звена за период с 22.01.18 г. по 31.01.18 г.
1 место – Игушкина И.А., Самсонова О.В. – участок №2 пол-ки №4 - 7 вызовов скорой помощи, умерших нет.
2 место – Панфилова Е.Н. – участок №5 пол-ки №2 – 9 вызовов скорой помощи, умерших нет, Самсонова О.В., Бичурина Э.Р. – участок №1 пол-ки №4 – 9 вызовов скорой помощи, умерших нет, Самсонова О.В. – участок №4 пол-ки №4 – 9 вызовов скорой помощи, умерших нет, Песцова В.З.. – участок №8 пол-ки №4 – 9 вызовов скорой помощи, умерших нет, Игушкина И.А. – участок №9 пол-ки №4 – 9 вызовов скорой помощи, умерших нет, Абросимов В.Н. – участок №14 пол-ки №2 – 9 вызовов скорой помощи, умерших нет.
3 место – Игнатьева Е.Н. – участок №3 пол-ки №2 - 10 вызовов скорой помощи, умерших нет, Титков В.О. – участок №11 пол-ки №2 - 10 вызовов скорой помощи, умерших нет, Приступа Н.М. – участок №12 пол-ки №2 - 10 вызовов скорой помощи, умерших нет, Иванова И.А. – участок №13 пол-ки №2 - 10 вызовов скорой помощи, умерших нет, Яковлева М.А. – участок №4 пол-ки №3 - 10 вызовов скорой помощи, умерших нет, Друщенко В.В. – участок №1 пол-ки №3 - 10 вызовов скорой помощи, умерших нет, Скоркина М.А. – участок №8 пол-ки №3 - 10 вызовов скорой помощи, умерших нет, Попова М.В. – участок №16 пол-ки №4 - 10 вызовов скорой помощи, умерших нет.
Профилактика онкологических заболеваний
Табак.
Употребление табака является отдельным самым значительным предотвратимым фактором риска смерти от рака в мире и ежегодно приводит предположительно к 22% случаев смерти от рака.
Курение табака приводит к развитию многих типов рака, включая рак легких, пищевода, гортани, ротовой полости, горла, почек, мочевого пузыря, поджелудочной железы, желудка и шейки матки. Около 70% бремени рака легких может быть обусловлено одним лишь курением. Доказано, что вторичный табачный дым, известный также как табачный дым в окружающей* среде, вызывает рак легких у некурящих взрослых людей. Бездымный табак приводит к развитию рака пищевода и поджелудочной железы.
Отсутствие физической активности, факторы, связанные с питанием, ожирение и излишний вес.
Изменение питания является еще одним важным подходом к борьбе с раком. Существует связь между излишним весом и ожирением и многими типами рака, такими как рак пищевода, ободочной и прямой кишки, молочной железы, слизистой оболочки матки и почек. Употребление в пищу в больших количествах фруктов и овощей может иметь защитный эффект от многих раковых заболеваний И наоборот, чрезмерное употребление в пищу красного мяса и мясных консервов может быть связано с повышенным риском развития колоректального рака. Кроме того, здоровое питание, способствующее профилактике раковых заболеваний, обусловленных питанием, снижает риск развития сердечно-сосудистых заболеваний.
Регулярная физическая активность и поддержание здорового веса тела наряду со здоровым питанием значительно снижают риск развития рака.
Употребление алкоголя.
Употребление алкоголя является фактором риска развития многих типов рака включая рак полости рта, глотки, гортани, пищевода, печени, ободочной и прямой кишки и молочной железы Риск развития рака напрямую зависит от количества употребляемого алкоголя. Риск развития некоторых типов рака (например, рака полости рта, глотки, гортани и пищевода) у людей, употребляющих алкоголь в больших объемах, значительно возрастает, если при этом они являются заядлыми курильщиками. Доли конкретных типов рака, обусловленных алкоголем, варьируются между мужчинами и женщинами, что, в основном, связано с различиями в средних уровнях потребления. Так, например, бремя раковых заболеваний полости рта и ротовой части глотки, обусловленных алкоголем, составляет у мужчин 22%, а у женщин - 9%. Такая же разница между полами существует и в отношении раковых заболеваний пищевода и печени.
Инфекции
Инфекционные агенты приводят почти к 22% случаев смерти от рака в развивающемся мире и к 6% - в промышленно-развитых странах. Вирусный гепатит В и С приводит к развитию рака печени; вирус папилломы человека - к развитию рака шейки матки; бактерия НеПсоЬас1ег ру1оп повышает риск развития рака желудка. В некоторых странах паразитарная инфекция шистосомоз повышает риск развития рака мочевого пузыря, а в других странах печеночная двуустка повышает риск развития холангиокарциномы желчных протоков. Профилактические меры включают вакцинацию и профилактику инфекционных и паразитарных заболеваний
Излучение
Ионизирующее излучение оказывает на людей канцерогенное воздействие. Знания о рисках, связанных с излучением, были получены, в основном, в результате эпидемиологических исследований с участием жителей Японии, выживших после атомных взрывов, а также исследований групп населения, подвергающихся воздействию излучения в медицинских целях и в связи с профессиональной деятельностью. Ионизирующее излучение может приводить к развитию лейкемии и к образованию ряда плотных опухолей, представляя более высокий риск для молодых людей. По оценкам, воздействие в местах проживания газа радона, содержащегося в почве и строительных материалах, вызывает от 3 до 14% всех раковых заболеваний легких. Это вторая по значимости после табачного дыма причина развития рака легких.
Ультрафиолетовое (УФ) излучение и, в частности, солнечное излучение является канцерогенным для человека, вызывая все основные типы рака кожи. Использование солнцезащитных средств и защитной одежды, позволяющее избежать воздействия, является эффективной профилактической мерой. Испускающие УФ устройства для искусственного загара в настоящее время также классифицируются как канцерогенные для людей на основе их связи с раковыми заболеваниями кожи и с меланомой глаз.
Графики выезда врачей в села Кузнецкого района
Предлагаем Вам ознакомиться с графиками выездов врачей ГБУЗ "Кузнецкая ЦРБ":
2025
- График работы выездных врачебных бригад ГБУЗ «Кузнецкая ЦРБ» на 2054 год
2024
- График работы выездных врачебных бригад ГБУЗ «Кузнецкая ЦРБ» на 2024 год
- План-график выезда комплекса передвижного медицинского назначения "Луидор" на январь 2024 года;
2023
- План-график выезда передвижного флюорографа на декабрь 2023 года;
- План-график выезда передвижного флюорографа на ноябрь 2023 года;
- План-график выезда комплекса передвижного медицинского назначения "Луидор" на ноябрь 2023 года;
- План-график выезда передвижного медицинского комплекса "Медицинский кабинет" на ноябрь 2023 года;
- План-график выезда передвижного медицинского комплекса на октябрь 2023 года;
- График работы выездных врачебных бригад ГБУЗ «Кузнецкая ЦРБ» на октябрь 2023 год;
2022
- График выездов врачей ГБУЗ «Кузнецкая межрайонная больница» в села Кузнецкого района на 2022 год;